
Microbiota intestinale e cervello: come influenzano ansia e depressione
Share
Il nostro microbiota, l'ecosistema presente nel nostro intestino, comunica direttamente con il cervello, influenzandone lo stato di benessere [1]. In questo articolo approfondiremo le informazioni scientifiche sul legame tra microbiota e salute cerebrale, toccando temi come ansia, depressione e disturbi dell'umore.
Cosa succede, ad esempio, in caso di infiammazione o permeabilità intestinale?
Il cervello interrompe la comunicazione con l'intestino chiudendo la barriera vascolare del plesso coroideo, una rete di vasi sanguigni che interagisce con la materia grigia cerebrale. Sebbene questo meccanismo possa provocare ansia, panico e altri sintomi di disagio, rappresenta il prezzo da pagare per evitare che sostanze potenzialmente dannose raggiungano il cervello, l'organo più importante del nostro corpo.
In un esperimento, i ricercatori hanno somministrato una sostanza per aumentare la permeabilità intestinale, tracciandola con un colorante visibile tramite risonanza magnetica.
Inizialmente, il colorante riusciva a passare nel cervello. Tuttavia, con il passare dei giorni, il passaggio si è bloccato, a dimostrazione che il cervello aveva attivato il suo meccanismo di difesa, chiudendo la barriera. La comunicazione tra intestino e cervello avviene tramite fibre nervose, ormoni e cellule immunitarie, evidenziando la stretta connessione tra microbiota e malattie neurodegenerative [2].
Per comprendere a fondo questo legame, sono necessari studi cosiddetti longitudinali, che seguano le persone nel tempo. Anche se non ci sono ancora certezze assolute, le evidenze attuali suggeriscono che un'alterazione del microbiota potrebbe essere una delle cause delle malattie neurodegenerative.
I postbiotici, molecole rilasciate dai batteri intestinali dopo la fermentazione degli alimenti, giocano un ruolo chiave. Tra i più importanti vi sono gli acidi grassi a catena corta (SCFA), che rappresentano il nutrimento principale per la barriera intestinale [3]. Una loro carenza può rendere l'intestino permeabile, consentendo il passaggio di sostanze nocive verso il cervello [4].

Illustra la connessione tra salute intestinale e ansia attraverso l'asse intestino-cervello.
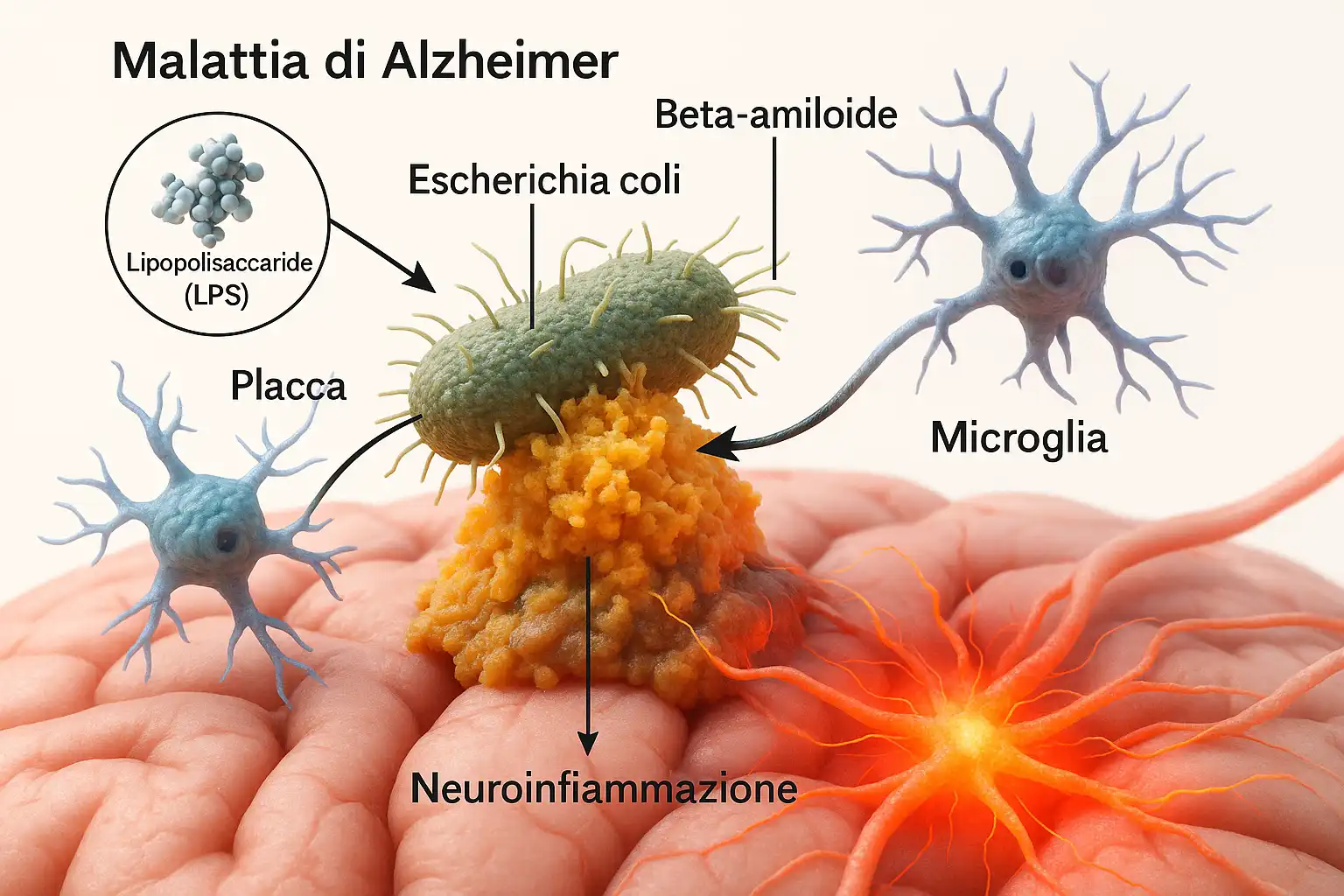
Alzheimer e neuroinfiammazione: il ruolo insospettabile dei batteri intestinali
Un esempio emblematico è l'Escherichia coli, uno dei batteri più frequentemente rilevati nei pazienti con Alzheimer. In risposta, il cervello attiva un meccanismo di difesa: produce la beta-amiloide per eliminare gli agenti patogeni [5].
Per chi non la conoscesse, la beta-amiloide è considerata la principale "nemica" associata all'Alzheimer, essendo una sostanza che si accumula a livello cerebrale nelle persone affette da questa patologia.
Tuttavia, i farmaci sperimentati per rimuovere questa proteina non hanno prodotto risultati significativi. Ciò suggerisce che la causa dell'Alzheimer potrebbe non essere legata solo alla sua presenza, o che la beta-amiloide sia, in realtà, un meccanismo di difesa.
Quando l'Escherichia coli raggiunge il cervello, la beta-amiloide avvolge il batterio per tentare di neutralizzarlo, ma questo processo scatena a sua volta un'infiammazione cerebrale che contribuisce allo sviluppo dell'Alzheimer [6].
La microglia, composta da cellule immunitarie del cervello, ha il compito di ripulire la beta-amiloide per ridurre l'infiammazione.
Negli anziani e in chi ha un microbiota compromesso, la microglia può funzionare meno efficacemente, favorendo la neuroinfiammazione. A questo quadro si aggiungono altri fattori di rischio come le placche aterosclerotiche e gli infarti.
Inoltre, una riduzione degli acidi grassi a catena corta (SCFA) porta a una diminuzione del GLP-1, un ormone coinvolto nella regolazione della glicemia e nella neuroprotezione, con possibili conseguenze sui livelli di zuccheri nel sangue [7]. Infine, sulla membrana esterna dei batteri Gram-negativi si trova il famoso lipopolisaccaride (LPS), una molecola zuccherina che può contribuire all'infiammazione sistemica [8].
Microbiota, terapie emergenti e il ruolo della serotonina nell'umore
Nel contesto di malattie neurodegenerative complesse come la SLA (Sclerosi Laterale Amiotrofica), la ricerca sta esplorando diverse soluzioni per rallentarne la progressione. Tra queste, si indaga l'efficacia della P3 e di un probiotico specifico: l'Akkermansia muciniphila.
È fondamentale sottolineare che quanto segue non costituisce una terapia, ma si basa su studi preliminari promettenti.
Questi studi suggeriscono che l'Akkermansia muciniphila potrebbe avere un ruolo nel rallentare la progressione della malattia. Allo stesso modo, l'acido propionico, un acido grasso a catena corta, ha dimostrato di ridurre l'infiammazione in soli 14 giorni, e il suo utilizzo prolungato fino a un anno potrebbe aiutare a ridurre di tre volte la gravità della SLA.
Parliamo ora della sindrome dell'intestino irritabile (IBS), una condizione che affligge circa il 25% della popolazione italiana, anche se le cifre reali potrebbero essere superiori. Generalmente si manifesta in tre forme: con diarrea, con stipsi o in forma mista. Nei pazienti con IBS, è stata riscontrata una riduzione dei lattobacilli e dei bifidobatteri, accompagnata da un aumento dell'Escherichia coli.
Il metaboloma, cioè l'insieme dei metaboliti prodotti dal microbiota, risulta alterato. In particolare, si osserva una modifica nella produzione di serotonina, poiché il nostro microbiota contribuisce alla sintesi di questo neurotrasmettitore [9].
Da qui emerge un altro elemento rilevante: il 5-HTP. A differenza del triptofano, il 5-HTP può superare la barriera emato-encefalica, aiutando a ripristinare i livelli di serotonina e favorendo anche quelli degli acidi grassi a catena corta. Intervenire sul microbiota, anche attraverso l'uso di 5-HTP, può avere effetti positivi sulla depressione [10]. Infine, il Lactobacillus rhamnosus è associato a un miglioramento dell'umore nei casi di depressione legati a un calo di serotonina.

Dalla dieta prenatale ai disturbi dell'umore: le connessioni del microbiota
Anche nel disturbo bipolare sono state osservate alterazioni significative nel microbiota [11]. In particolare, si è riscontrata una riduzione di:
- Acidi grassi a catena corta (SCFA)
- GABA
- Vitamine del gruppo B
- Acido chinurenico, una molecola coinvolta nella regolazione dei linfociti T regolatori.
Inoltre, si è notata una diminuzione di batteri benefici come l'Akkermansia a fronte di un aumento di patobionti come lo Streptococco. I pazienti con disturbo bipolare, che spesso presentano bassi livelli di 5-HTP, potrebbero trarre beneficio dalla sua integrazione, sempre sotto controllo medico.
In questi pazienti è stata rilevata anche una riduzione dell'enterocezione, ovvero la percezione degli stati interni del corpo, fondamentale per l'equilibrio dell'organismo.
Le correlazioni non si fermano qui. Recenti studi hanno evidenziato un'associazione tra artrite reumatoide, depressione e microbiota. In un esperimento, dei ricercatori hanno trapiantato il microbiota da topi affetti da artrite reumatoide in topi sani. Questi ultimi hanno sviluppato sintomi depressivi, un fenomeno che sembra associato a un aumento dell'interleuchina 6 (IL-6).
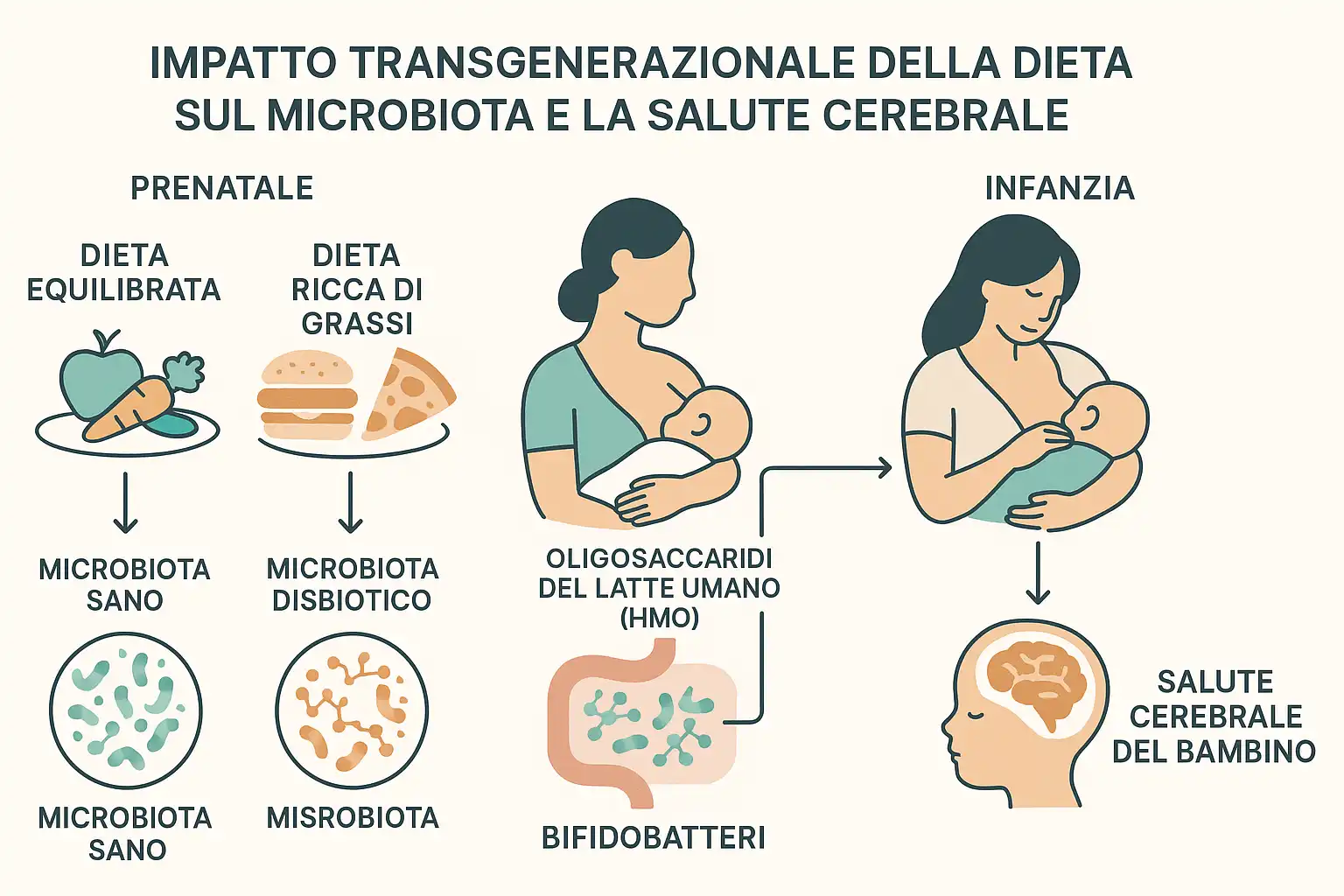
Da qui deriva un monito importante: l'importanza della dieta prenatale.
È fondamentale che entrambi i genitori seguano una dieta equilibrata, evitando un eccesso di grassi animali. Una dieta materna ricca di grassi, infatti, può indurre un cambiamento negativo nel microbiota del bambino.
È inoltre cruciale, quando possibile, favorire l'allattamento al seno. Il latte materno è ricco di oligosaccaridi del latte umano (HMO), che arrivano intatti al colon del bambino, promuovendo la crescita di bifidobatteri benefici.
Autismo, igiene orale e sazietà: altri sorprendenti legami con il microbiota
Esiste una correlazione anche tra autismo e microbiota. Studi hanno osservato che i neonati a cui viene diagnosticato lo spettro autistico presentano una minore quantità di bifidobatteri [12], motivo per cui, sempre consultando il pediatra, potrebbe essere utile valutarne un'integrazione. Inoltre, una maggiore quantità di acidi grassi circolanti (da non confondere con gli SCFA benefici) è stata associata a disturbi della socializzazione.
Anche l'igiene orale è strettamente connessa al benessere cerebrale. La parodontite, un'infiammazione dei tessuti che sostengono i denti, è associata alla produzione di citochine che possono causare neuroinfiammazione [13].
Un consiglio pratico: usate prima il filo interdentale e poi lo spazzolino, possibilmente elettrico. Sì, hai capito bene! Chiedi conferma al tuo dentista: non è un'ipotesi, è la procedura corretta, perché il filo rimuove i micro-residui che lo spazzolino da solo non riesce a eliminare.
Il microbiota può persino regolare la sazietà. Metaboliti prodotti dai batteri si legano a specifici recettori cerebrali, stimolando il rilascio di leptina, l'ormone della sazietà.
Nell'anoressia nervosa, ad esempio, si è osservato un aumento del Methanobrevibacter smithii, un batterio che, in condizioni di restrizione calorica, produce metano, causando gonfiore, stipsi e una riduzione del butirrato, con conseguente aumento della permeabilità intestinale (leaky gut).
Nonostante i tanti studi promettenti, i consigli per un microbiota sano si riducono a raccomandazioni fondamentali, spesso noiose da ascoltare.
Ecco le principali:
- Evitare l'eccesso di grassi animali (causa di disbiosi putrefattiva) e di zuccheri semplici (disbiosi fermentativa).
- Consumare fibre alimentari (inulina da carciofi e cicoria)
- Preferire alimenti integrali come pasta, riso e legumi, seguendo il modello della dieta mediterranea.
Tra i probiotici più studiati, il Lactobacillus casei Shirota si è dimostrato utile per rafforzare la barriera intestinale, ridurre l'infiammazione, sostenere il sistema immunitario, migliorare l'umore e ridurre lo stress, con benefici osservati anche in pazienti con Parkinson.
Il microbiota non è solo un ospite silenzioso del nostro intestino, ma un protagonista attivo della nostra salute cerebrale. Dall’ansia all’Alzheimer, dai disturbi dell’umore alle malattie neurodegenerative, le evidenze mostrano come ciò che accade nell’intestino influenzi profondamente il cervello.
Prendersi cura del microbiota con alimentazione equilibrata, probiotici mirati e stili di vita sani significa proteggere anche la mente.

